IBS (Zespół Jelita Drażliwego) to jedno z najczęściej obserwowanych schorzeń przez gastroenterologów. Uważa się, że dotyka on od 7 do 15% populacji na całym świecie. Najczęściej stosowaną dietą w tej przypadłości jest dieta low FODMAP. W tym poście wszystko co musisz wiedzieć na temat diety low FODMAP.
Powiedzmy to sobie na wstępie – rola jedzenia w Zespole Jelita Drażliwego pełni niemałe znaczenie. Wiele osób z tą chorobą często stosuje diety eliminacyjne, aby na swój sposób poradzić sobie z nieprzyjemnymi dolegliwościami żołądkowo-jelitowymi. Chciałabym od razu zaznaczyć, że nie ma jednej uniwersalnej strategii żywieniowej, która sprawdziłaby się u każdego pacjenta, w tym także dieta low FODMAP. Co nie znaczy, że należy ją zignorować. Dowiedzmy sią na czym polega, jak ją wprowadzić w życie i co to w ogóle są te FODMAPy.
Spis treści
- Akronim FODMAP
- Mechanizm działania FODMAP
- Twórcy diety low FODMAP
- Dieta low FODMAP
- Skuteczność diety low FODMAP
- Podsumowanie
- Dyplom
Akronim FODMAP
Koncepcja FODMAP po raz pierwszy ujrzała światło dzienne w 2005 roku w publikacji ’Personal view: food for thought–western lifestyle and susceptibility to Crohn’s disease. The FODMAP hypothesis’ [1]. W artykule zaproponowano, że zmniejszenie wszystkich wolnowchłanialnych krótkołańcuchowych węglowodanów zminimalizuje rozciąganie ściany jelita, a co za tym idzie zmniejszenie występowania objawów. W tamtym okresie nie było jednej wspólnej nazwy dla tych wszystkich cukrów, stąd powstał termin FODMAP.

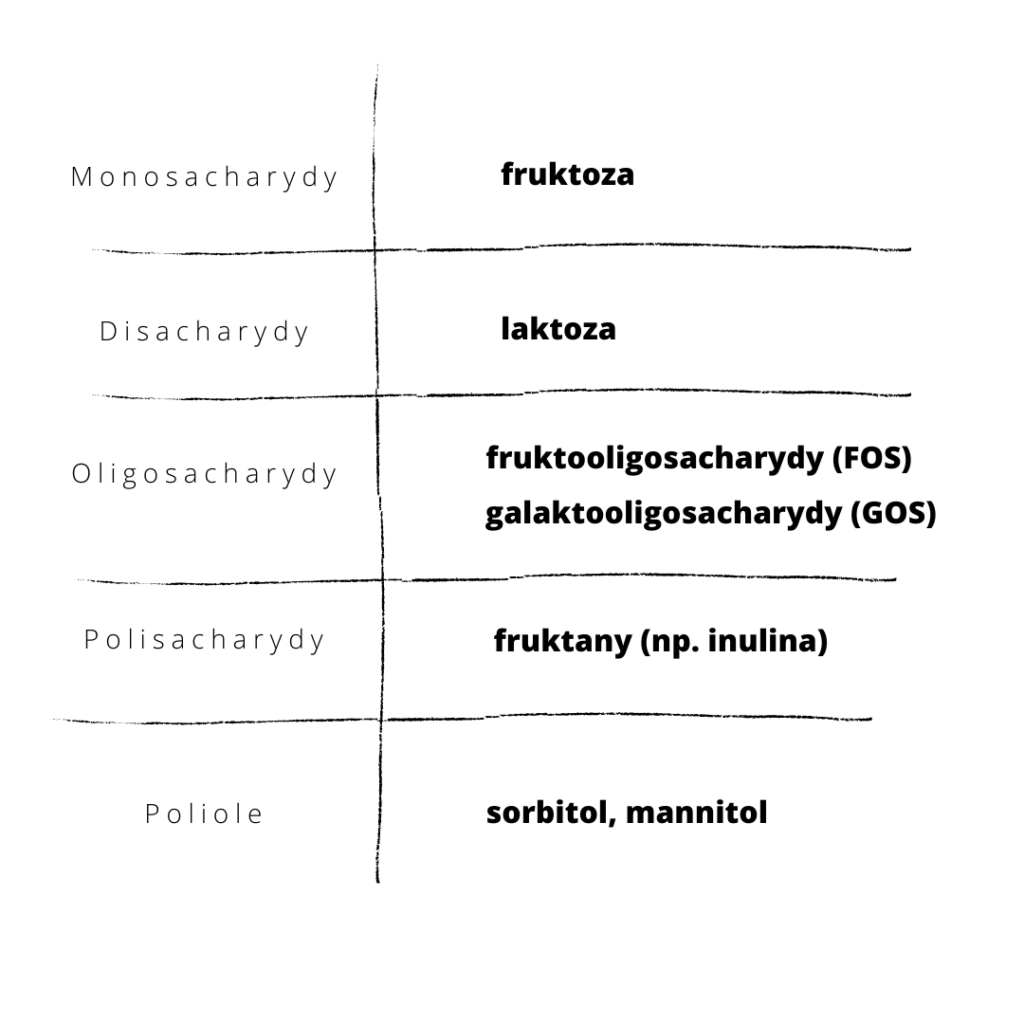
Zatem skrót FODMAP oznacza łatwo fermentujące oligosacharydy, disacharydy, monosacharydy oraz poliole. W diecie FODMAP w szczególności skupiamy się na fruktozie, laktozie, FOS, GOS oraz sorbitolu i mannitolu.
Mechanizm działania FODMAP
Osoby z IBS cechują się zwiększoną nadwrażliwością trzewną [2]. Co to oznacza? To przede wszystkim zmienione odczuwanie bodźców fizjologicznych. Stymulacja mechaniczna jelit może następować poprzez zwiększenie ciśnienia czy objętości. Dla zdrowej populacji nie są to odczuwalne zmiany, natomiast u osób z IBS percepcja takich czynników objawia się bólem i dyskomfortem.
Ruchy gazów i wody są właśnie takim bodźcem dla jelit. Dodatkowo rozdęcie jelit wpływa na ich ruchliwość, a co za tym idzie na rytm wypróżnień – pojawiają się biegunki, zaparcia albo ich mix.
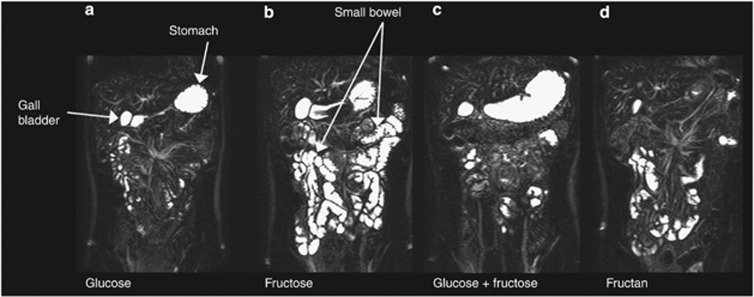
FODMAP, czyli krótkołańcuchowe węglowodany wymienione wyżej, są słabo lub w ogóle nie wchłaniane w jelicie cienkim, przez co przyciągają wodę do światła jelita na drodze osmozy [3]. Skoro nie zostają strawione w jelicie cienkim dostają się w takiej formie do okrężnicy i są doskonałą pożywką dla bytujących tam bakterii, które poddają je fermentacji. Przy okazji wytwarzają się gazy: metan, wodór, dwutlenek węgla [4]. To powoduje zwiększenie objętości treści jelitowej, rozciąganie ściany jelita i stymulacje nerwów. A w efekcie u pacjentów z IBS pojawia się ból i dyskomfort.
Fruktoza
Fruktoza jest wchłaniana w świetle jelita cienkiego poprzez dyfuzję wspomaganą za pośrednictwem transportera GLUT5 lub GLUT2. Proces ten jest również zależny od obecności glukozy. Kiedy fruktozy jest więcej niż glukozy, zaangażowany jest głównie transporter GLUT5 – jest on specyficzny dla fruktozy, ale ma ograniczoną zdolność wchłaniania. Pozwala na bardzo powolne wchłanianie tego cukru. W przypadku, gdy glukozy jest tyle samo lub więcej niż fruktozy, absorpcja fruktozy zachodzi przez bardziej wydajniejszy transporter GLUT2.
Gdy cząsteczki fruktozy są wchłanianie nieefektywnie (przypadek nr 1), pozostają w jelicie cienkim i przyciągają wodę. Z drugiej strony, gdy niestrawione dojdą do jelita grubego, są idealną pożywką dla bakterii i nasilają produkcję gazów.

Laktoza
Laktoza, która pewnie kojarzy Ci się z nabiałem, jest dwucukrem składającym się z cząsteczki glukozy i galaktozy. Z tego względu, aby mogła zostać wchłonięta w jelicie cienkiem, niezbędna jest obecność enzymu laktaza, który 'rozcina’ wiązanie cząsteczek. Kiedy osoba nie posiada tego enzymu lub jego ilość jest niewystarczająca, laktoza, która nie może być wchłonięta, podobnie jak fruktoza, przyciąga wodę, a potem wędruje do okrężnicy i następuje fermentacja. Mogą pojawić się wzdęcia, skurcze, biegunka. W tej sytuacji mamy do czynienia z nietolerancją laktozy.
Nietolerancja laktozy może pojawić się z różnych powodów:
- uszkodzenie kosmków jelitowych (np. w chorobie trzewnej) – enzym laktaza znajduje się na szczycie kosmków; kiedy dochodzi do ich spłaszczenia w przypadku przebiegu zapalenia, enzym zanika – stąd u osób, u których rozpoznaje się celiakię występuje również nietolerancja laktozy (może być przejściowa),
- wrodzony niedobór laktazy – występuje bardzo rzadko,
- nietrwałość genu LCT aktywującego laktazę – może pojawiać się z wiekiem,
- inne choroby, w tym pasożyty.
Poliole
Poliole to alkohole cukrowe, np. sorbitol, mannitol, ksylitol i maltitol. Często kojarzą nam się ze słodzikami, które ostatnimi czasy cieszą się ogromną popularnością jako zamienniki tradycyjnego cukru (sacharozy). Występują naturalnie w niektórych owocach i warzywach, stanowiąc rezerwę energii.
W jelicie cienkim są wchłaniane na zasadzie dyfuzji biernej, a stopień ich wchłaniania zależy od wielu czynników, np. wielkości poliolów, naszych osobniczych zdolności, dawki czy występowania schorzeń jelit [5]. Złe wchłanianie sorbitolu i mannitolu jest stosunkowo częste, dlatego też na produktach spożywczych, do których dodaje się te cukry, występuje napis, iż mogą powodować efekt przeczyszczający. Dotyczy to także osób zdrowych – wykazano, że u dorosłych spożycie 10g i 20g sorbitolu wywołało odpowiednio efekty nietolerancji u 32% [6] i 75% badanych [7].
FOS i GOS
Fruktooligosacharydy (FOS) i galaktosacharydy (GOS) to cukry, które zaliczamy do błonnika pokarmowego. Nie posiadamy w jelitach enzymów, które byłyby w stanie rozdzielić je na mniejsze, wchłanialne cząsteczki, dlatego wędrują do jelita grubego w niezmienionej formie i są pożywką dla naszego mikrobiomu. Promują przez to namnażanie pożądanych szczepów z rodziny Bifidobacterium i Lactobacillus [8].
Niestety, często u osób z IBS spożycie GOS i FOS nasila objawy żołądkowo-jelitowe.
Fruktany
Fruktany to polimery D-fruktozy. Podobnie jak w przypadku GOS, nie są one trawione ze względu na brak enzymu i stanowią idealny probiotyk. Z drugiej strony nasilona fermentacja u osób z IBS powoduje nadprodukcję gazów i dyskomfort.
Twórcy diety low FODMAP
Poznanie mechanizmu działania FODMAP, lepsze zrozumienie patogenezy IBS oraz nowe techniki pozwoliły na stworzenie diety ograniczającej FODMAP. Protokół ten został pierwotnie opracowany przez naukowców z uniwersytetu Monash w Australii. Naukowcy z tej uczelni jako pierwsi podjęli próby w celu zbadania wpływu spożycia FODMAP u pacjentów stricte z IBS [9]. Stworzyli również program analizy żywności, aby mierzyć zawartość FODMAP w produktach spożywczych i sami oznaczyli mnóstwo artykułów żywnościowych.
Dieta low FODMAP
Dieta low FODMAP to dieta, która składa się z 3 etapów, a jej głównym celem jest znalezienie równowagi między kontrolą objawów a rozszerzaniem diety. Tak jak napisałam na wstępie, wielu pacjentów z IBS na własną rękę przeprowadza diety eliminacyjne, które są często niedoborowe – to z czasem może pogarszać ich stan zdrowotny.
Bardzo ważne jest zrozumienie, że sama dieta low FODMAP nie wyleczy IBS. Często widzę w internecie wiele sprzecznych informacji na jej temat – nieprawidłowe przeprowadzanie poszczególnych faz, czas jej trwania czy terapeutyczne właściwości. Jak każda dieta eliminacyjna, na dłuższą metę może być uciążliwa do utrzymania, a z drugiej strony może być niedoborowa. Pacjenci z IBS to nierzadko osoby, które zmagają się z dysbiozą jelitową, a my wprowadzając dietę low FODMAP dodatkowo ograniczamy tak pożądaną przez nasze bakterie pożywkę (np. GOS, fruktany). Dlatego zachęcam, aby tą dietę wprowadzać pod nadzorem doświadczonego dietetyka.
Zawartość FODMAPs w pożywieniu
Okej, jesteśmy gotowi na eliminację FODMAPs – to na pewno one są odpowiedzialne za wszystkie nasze dolegliwości jelitowe. Skoro eliminujemy to do zera, wszystko. I tutaj mówię STOP.
W przyrodzie nic nie jest czarne albo białe. Dla mnie to wszystko polega na zachowaniu równowagi – co swoją drogą jest najtrudniejsze. Na wielu stronach internetowych znajdziesz listę produktów bogatych w FODMAP i pomyślisz, że musisz wszystkich się pozbyć. Natomiast to jest bardzo uproszczona wersja.
Twórcy diety low FODMAP ustanowili maksymalne wartości w produktach poszczególnych węglowodanów, które są dobrze tolerowane przez pacjentów.

Dlatego w diecie low FODMAP liczy się również ilość danego produktu w ciągu jednego posiłku. Czasem możemy spożyć małą ilość artykułu, który w wielu poradnikach jest określony jako 'dużo FODMAP’. Przyjęto także, że ilość całkowita FODMAP na jeden posiłek nie powinna przekraczać 0,5g. O tym pomówimy sobie później.
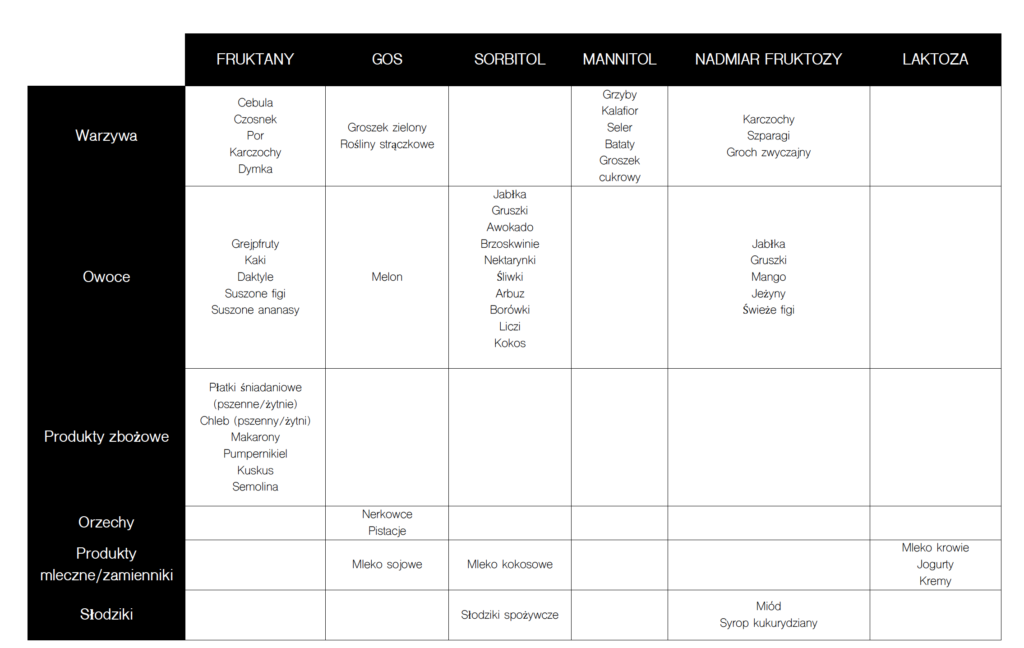
Mamy już podstawową wiedzę na temat samych węglowodanów, czas przejść do praktyki – czyli gdzie te FODMAP rzeczywiście występują. Poniżej tabelka z najpopularniejszymi produktami, które odznaczają się wysoką zawartością poszczególny FODMAP.
Aplikacja mobilna
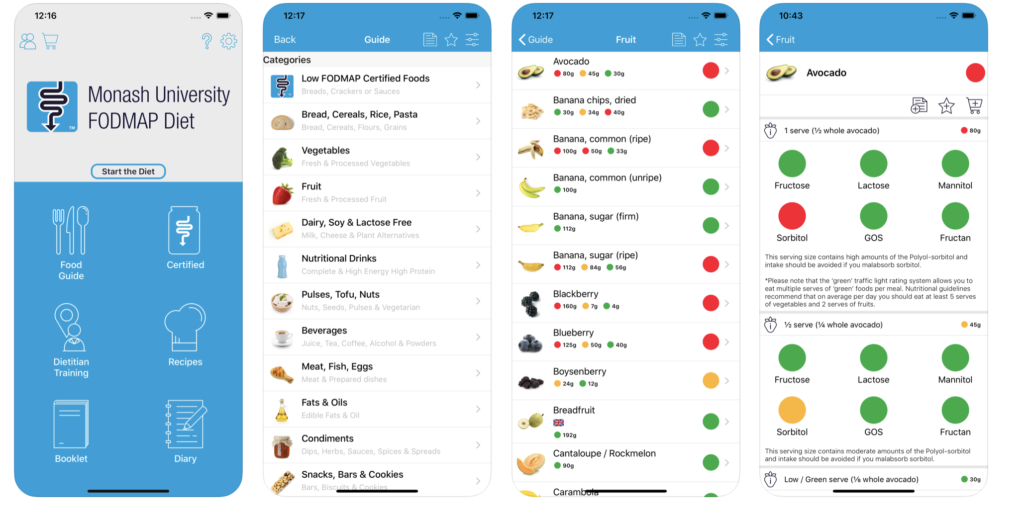
Przed przejściem do omówienia poszczególnych faz, chciałabym Wam polecić aplikację mobilną, która w bardzo dużym stopniu ułatwia przeprowadzenie diety FODMAP – zarówno dla pacjentów, jak i dla dietetyków. Dostępna jest zarówno na Androida i iOS.
Sama przetestowałam aplikację, gdy stosowałam dietę low FODMAP i naprawdę z czystym sumieniem mogę ją polecić. Niestety, jest ona płata i jednorazowa opłata wynosi 37,99zł (iOS) lub 27,99zl (Android), ale warto zainwestować. Serio.
W aplikacji znajdziesz ogromną bazę produktów, zarówno ogólnych (np. banan, ogórek), jak i gotowych (np. produkty marki Schar). Twórcy aplikacji zastosowali system kolorów – zielony, żółty, czerwony. I w zależności od zawartości FODMAP produkty są odpowiednio oznakowane. Gdy wejdziesz w zakładkę produkty, znajdziesz wyszczególnione grupy FODMAP i porcje, które są tolerowane.
Dodatkowo, w aplikacji są przepisy, broszury informacyjne i dzienniczek żywieniowy – możesz wpisywać swoje jadłospisy i zaznaczać objawy ze strony układu pokarmowego, schemat wypróżnień itp. Taki raport można z aplikacji wygenerować i zanieść do swojego lekarza lub dietetyka (bardzo wygodne!).
Jedyny minus to brak polskiej wersji językowej tej aplikacji.
Faza I – eliminacja
Po tym przydługim wstępie chciałabym Ci pokazać, jak przebiegają poszczególne fazy, jak je wprowadzać i na co należy zwrócić uwagę. Pamiętaj, że oczywiście długość faz, dobór produktów, reintrodukcja może różnić się u każdego pacjenta – zależy od nasilenia objawów, od stanu wyjściowego, od stanu odżywienia itp.
Pierwsza faza trwa od 2 do 6 tygodni i jest dosyć wymagająca. Polega na wykluczeniu produktów z dużą zawartością FODMAPs (zwróć uwagę na porcje!). Na tym etapie powinniśmy nauczyć się zamieniać produkty, które powodują nasze objawy, na ich naturalne odpowiedniki z mniejszą ilością FODMAPs.
I tutaj bardzo ważna jest ścisła współpraca pacjenta z dietetykiem, ponieważ nie zawsze trzeba eliminować wszystkie grupy FODMAP. Można zastosować podejście rygorystyczne i zmodyfikowane.
Podejście rygorystyczne sprawdzi się u osób, które przede wszystkim będą gotowe na przestrzeganie diety. Zawsze podkreślam, że trzeba znaleźć (albo poszukiwać) takiego rozwiązania, które będzie balansować między możliwościami, preferencjami pacjenta a niwelowaniem objawów – nie sztuką jest narzucić komuś mnóstwo ograniczeń i odprawić z gotowcem diety, który totalnie nie pasuje do danej osoby.
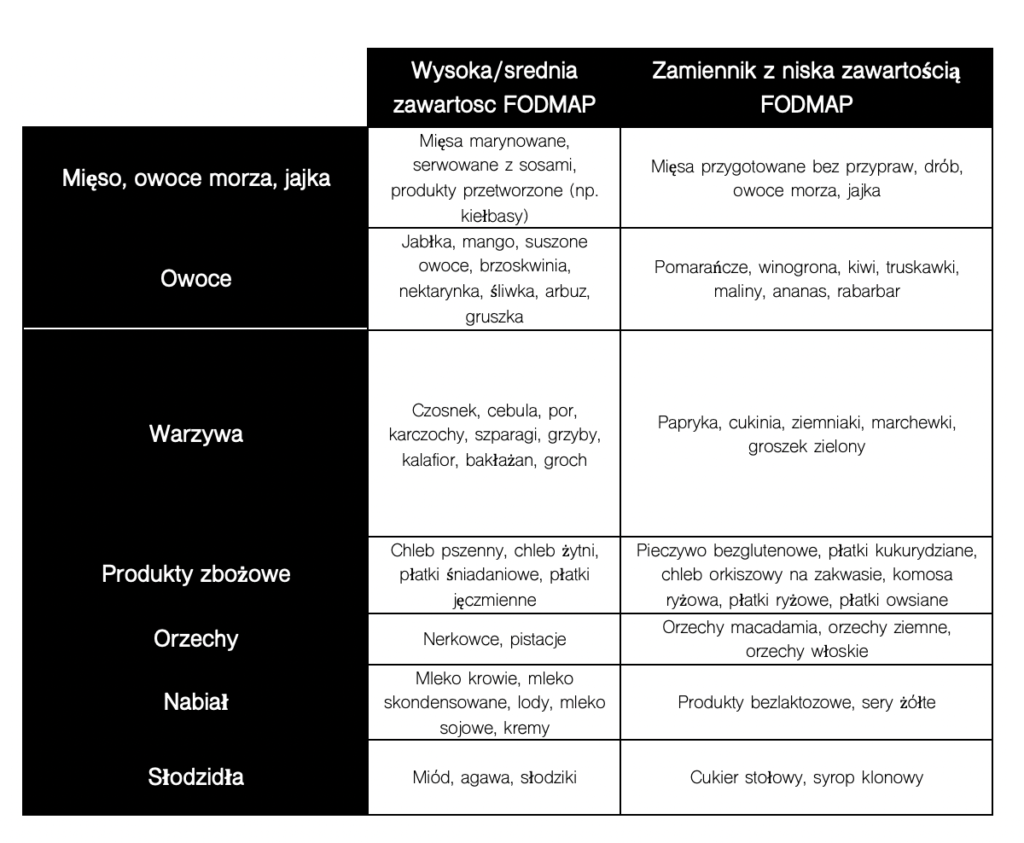
Przy eliminacji produktów z wysoką zawartością FODMAPs od razu planujemy, czym je zastąpimy. To nie może wyglądać tak, że skoro, ktoś widzi, że eliminujemy takie owoce jak jabłka czy gruszki, to totalnie rezygnujemy ze spożycia owoców na co dzień.
Zawsze stosując dietę eliminacyjną, chcemy dostarczyć jak najwięcej składników odżywczych i jeżeli nie jest to możliwe z różnych względów, to planujemy suplementację. Poradzenie sobie z objawami ze strony układu pokarmowego to jedno, ale nie możemy zapominać o odżywieniu organizmu!
Jeżeli ktoś nie jest w stanie u siebie przeprowadzić restrykcyjnego podejścia, możemy zastanowić się nad uproszoną wersją. Osoby, które wiedzą, że np. dobrze tolerują laktozę, też nie muszą jej wykluczać z diety.
Zawsze polecam prowadzenie dzienniczka żywieniowego u pacjentów ze schorzeniami ze strony układu pokarmowego. Pozwala nam to określić osobniczą tolerancję poszczególnych składników diety. Często okazuje się, że ktoś np. świetnie radzi sobie z trawieniem określonej porcji sorbitolu czy innego FODMAP i wtedy nie ma potrzeby całkowitej eliminacji takich produktów. Zapisuj co dokładnie spożywasz (składniki wraz z porcjami), pory posiłków i co najważniejsze notuj objawy, które pojawią się w ciagu dnia (również wypróżnienia i konsystencję stolca). To naprawdę pozwala zobaczyć pewne schematy, połączenia i ułatwia wprowadzanie jakiejkolwiek diety. Zdaję sobie sprawę, że może to być uciążliwe, stąd zawsze polecam np. aplikacje mobilną typu Fitatu czy MyFitnessPal albo po prostu klasyczny notatnik.
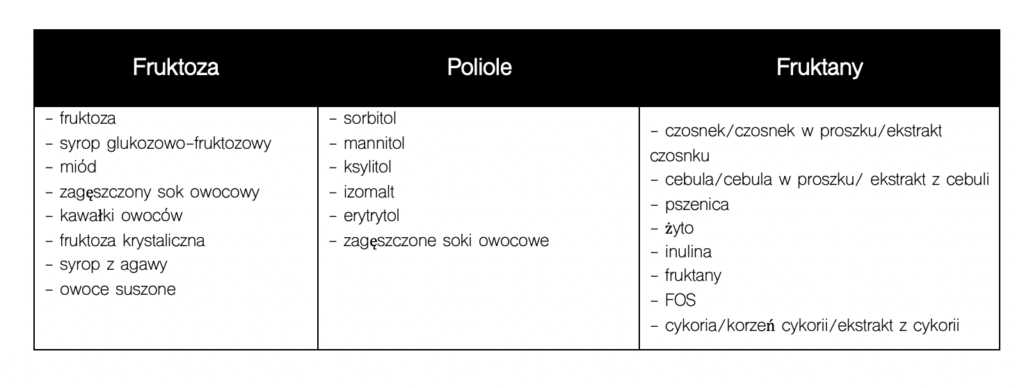
Kolejną rzeczą, na którą warto zwrócić uwagę, to etykiety produktów. Poniżej lista składników – powinny obudzić Twoją czujność.
Zapamiętaj!
- Zacznij od identyfikacji produktów z wysoką zawartością FODMAP.
- Zamień je na artykuły z niższą zawartością FODMAP.
- Zwróć uwagę na porcję poszczególnych składników.
- Zaplanuj listę zakupów – czytaj etykiety.
- Prawidłowo zbilansuj dietę, postaraj się, aby była ona maksymalnie urozmaicona.
- Nie bądź w pierwszej fazie dłużej niż 6 tygodni!
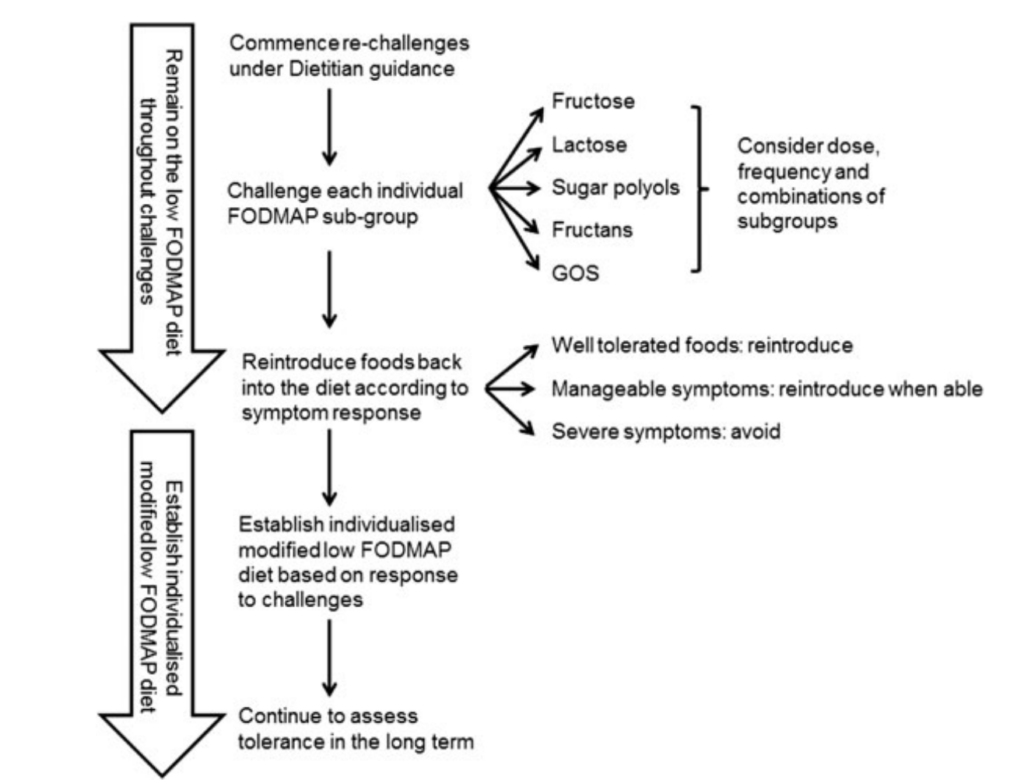
Faza II – reintrodukcja
Druga faza ma na celu zidentyfikowanie, które FODMAP mogą powodować Twoje objawy. Kontynuujemy fazę I i powoli rozszerzamy dietę o nowe produkty.
Dlaczego faza II jest bardzo ważna? Z kilku powodów:
- szukamy konkretnych produktów, które nasilają objawy,
- wprowadzamy produkty bogatsze w błonnik (żywność prebiotyczna) i zapewniamy większą różnorodność diety,
- redukujemy restrykcje kaloryczne, które mogą niekorzystnie wpływać na jakość życia.
Niestety, wielu pacjentów bardzo długo pozostaje w fazie I i nie rozszerza swojego jadłospisu. I doskonale to rozumiem, bo gdy w końcu czujesz się dobrze, nie masz biegunek czy wzdęć, boisz się próbować zaburzyć ten stan. Ale to błąd i w dłuższej perspektywie czasu może negatywnie odbić się na Twoim zdrowiu.
Drugą fazę lubię przeprowadzać na zasadzie wyzwań. Pacjent otrzymuje ode mnie małe wyzwania, dzięki czemu łatwiej zauważyć niepokojące objawy i zaobserwować tolerancję na poszczególne FODMAP.
Główne zasady fazy II:
- Wprowadzaj każdą grupę FODMAP osobno.
- Każde nowe wyzwanie (reintrodukcja) powinno być przeprowadzane, kiedy Twoje objawy są 'pod kontrolą’.
- Podczas realizowania wyzwań wciąż kontynuuj fazę I.
- Wyzwania wprowadzaj na 3 dni, stopniowo zwiększając spożycie danego produktu.
- Po zakończeniu jednego wyzwania zrób 2-3 dni przerwy (kontynuując dietę low FODMAP – faza I).
- Podczas wprowadzania nowych produktów zapisuj swoje objawy.
Poniżej tabelka, która pokazuje jakie produkty można wprowadzać z poszczególnych grup FODMAP i w jakich ilościach (to tylko propozycja).
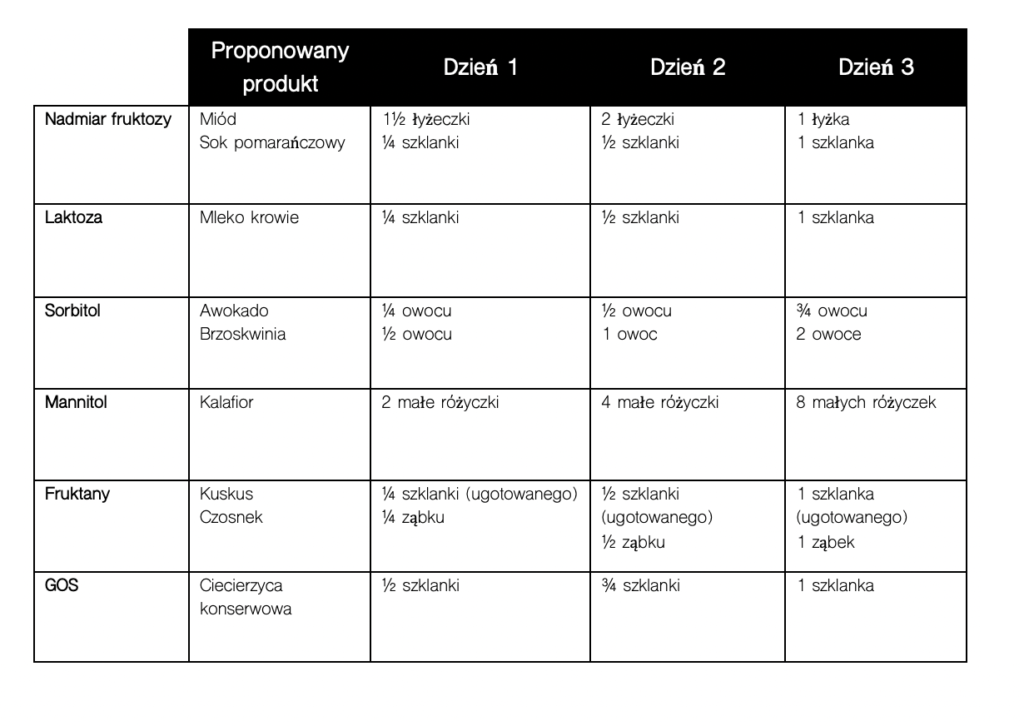
Faza III – personalizacja
W ostatniej fazie skupiamy się na zwiększeniu spożycia FODMAP – oczywiście zgodnie z tym, co uda nam się ustalić w fazie II – i minimalizowaniu restrykcji dietetycznych. Naszym celem jest zoptymalizowanie odżywiania, zwiększenie przyjemności z jedzenia, a także poprawienie społecznych aspektów oraz jakości życia ogółem.
Tutaj nieocenioną rolę powinien spełnić dietetyk, który zinterpretuje wyzwania z fazy II i zaproponuje spersonalizowaną dietę.
Zapamiętaj!
- Niektóre objawy są całkowicie naturalne – ważne, żeby odróżniać kiedy Twoje dolegliwości stają się bardzo niekomfortowe, a kiedy są fizjologiczne (np. łagodne wzdęcia po posiłku).
- Stres i niepokój mogą wpływać na nasilenie objawów – poprzez działanie na motorykę przewodu pokarmowego, próg bólu oraz funkcje wydzielnicze błony śluzowej.
- Nasilenie objawów i tolerancja FODMAP mogą zmieniać się w czasie.
- Niektóre grupy FODMAP (np. fruktany, GOS) to żywność prebiotyczna, dlatego warto rozszerzać dietę o te grupy produktów.
- Dieta powinna być na tyle rygorystyczna, na ile wymagają tego objawy. Dieta FODMAP nie musi być tak rygorystycznie przestrzegana jak dieta w alergiach pokarmowych czy w celiakii.
Skuteczność diety low FODMAP
Okej, a co ze skutecznością? Nie ma idealnej diety dla wszystkich. I to tyczy się również diety low FODMAP – nie na każdego będzie ona działać.
Liczne badania rzeczywiście wykazały, że dieta o niskiej zawartości FODMAP poprawia ogólne samopoczucie pacjenta, nasilenie objawów i wpływa pozytywnie na jakość życia osób z IBS w porównaniu z typową dietą zachodnią.
Z drugiej strony są publikacje, które mówią, że około 20 – 40% badanych z IBS nie uzyskało znacznej poprawy przy stosowaniu diety low FODMAP [10].
Podsumowanie
Dieta low FODMAP to świetne narzędzie, aby poradzić sobie z objawami w IBS. Pamiętaj jednak o odpowiednim jej wdrażaniu, koniecznie pod okiem doświadczonego dietetyka, który dokładnie wyjaśni Ci poszczególne etapy diety. Jest to dieta eliminacyjna, więc powinna być bardzo dobrze zbilansowana. I też co najważniejsze – dieta low FODMAP nie leczy przyczyn IBS.
Dyplom
Już na sam koniec chciałabym Wam się pochwalić, że w sierpniu ukończyłam specjalne szkolenie dla dietetyków z Monash University – miałam ogromną przyjemność uczyć się o diecie low FODMAP tuż u samego źródło (czyli u twórców diety low FODMAP). Mam nadzieję, że jeszcze lepiej pomogę Wam na indywidualnych konsultacjach 🙂



Jestem absolwentką Gdańskiego Uniwersytetu Medycznego na kierunku ‚Dietetyka’. Należę do Polskiego Stowarzyszenia Dietetyków. Moim celem jest zmodyfikowanie Twoich nawyków i optymalizacja żywienia, aby przywrócić zdrowie jelit.



Witam, czy mozna konsultowac sie z Panią online w sprawie diety?
Tak, jak najbardziej. Zapraszam do kontaktu mailowego: kontakt@kfdiet.pl